Il tumore alla prostata: cos’è, cause, sintomi, percorso diagnostico e terapeutico

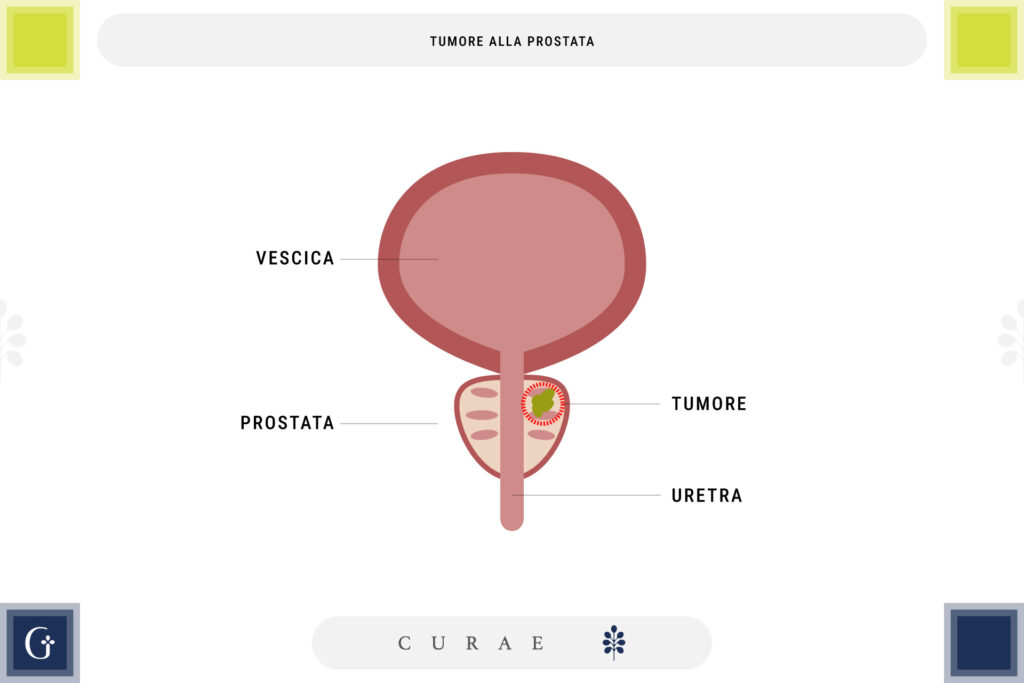
Il tumore alla prostata è il tumore maligno più comune negli uomini over 50 e si sviluppa nelle cellule della ghiandola prostatica, una piccola struttura situata sotto la vescica e responsabile della produzione di una parte del liquido seminale.
Il sintomo principale del tumore alla prostata, soprattutto nelle fasi iniziali, è spesso l'assenza di sintomi.
La neoplasia può infatti svilupparsi lentamente e restare silente per anni anche se la difficoltà a urinare (flusso debole o interrotto) rappresenta il primo campanello d'allarme.
Il tumore alla prostata
Come detto, il tumore alla prostata, nella maggioranza dei casi, progredisce senza causare nessun disturbo urinario.
È fondamentale impostare un percorso di prevenzione insieme all’urologo, per identificare l’eventuale presenza del tumore della prostata quando è ancora in fase iniziale e per impostare il miglior piano di cure per ciascun paziente.
L'adenocarcinoma prostatico ha infatti in genere una crescita lenta, ma in alcuni casi può evolvere in una forma aggressiva e diffondersi ad altre parti del corpo (metastasi) , come linfonodi e ossa, richiedendo interventi terapeutici tempestivi.
I sintomi del tumore alla prostata
Nelle fasi iniziali, il tumore alla prostata può essere asintomatico e non manifestare segni evidenti.
Circa il 70% delle neoplasie origina dalla porzione posteriore della ghiandola, lontano dall’uretra, per cui durante l’accrescimento in genere il paziente non avverte sintomi ostruttivi o altri disturbi urinari.
Tuttavia, con l’evoluzione della malattia, in fase avanzata possono comparire alcuni sintomi specifici alcuni dei quali spesso possono essere legati a problemi prostatici di tipo benigno come l'ipertrofia, in ogni caso è utile rivolgersi al proprio medico o allo specialista urologo che sarà in grado di decidere se sono necessari ulteriori esami di approfondimento.
Ecco i probabili sintomi in fase avanzata:
- difficoltà urinarie, che includono problemi nell’avviare la minzione o urgenza di urinare frequentemente, soprattutto di notte;
- flusso urinario debole o interrotto, causato dalla compressione dell'uretra da parte della prostata ingrossata;
- dolore o bruciore durante la minzione, che può derivare dall’irritazione della ghiandola prostatica;
- presenza di sangue nelle urine o nello sperma, un segnale che deve essere valutato attentamente, anche se meno frequente;
- dolore nella zona pelvica e alla schiena, soprattutto quando il tumore si è diffuso e provoca dolore persistente nella regione lombare, nei fianchi o nelle cosce.
In caso di metastasi ossee, possono insorgere dolori ossei, soprattutto alla colonna vertebrale, alle costole o al bacino, indicativi di una fase avanzata della malattia.
Le cause e i fattori di rischio del tumore della prostata
Le cause esatte del tumore della prostata non sono ancora del tutto conosciute, ma sono stati identificati alcuni fattori di rischio che aumentano la probabilità di sviluppare la malattia:
- età avanzata, poiché il rischio di carcinoma prostatico aumenta con l’età e si verifica più frequentemente negli uomini sopra i 50 anni;
- storia familiare, in quanto gli uomini con parenti di primo grado (padre, fratello) che hanno avuto un carcinoma prostatico presentano un rischio maggiore, suggerendo una componente genetica nella predisposizione al tumore; per cui è indicato eseguire il controllo annuale del PSA dai 45 anni di età. Recenti studi suggeriscono l’esecuzione del PSA a 40 anni negli uomini portatori di mutazioni note del gene BRCA2;
- origine, poiché gli uomini di origine africana hanno un rischio più elevato di sviluppare il carcinoma della prostata rispetto ad altre etnie; per cui è indicato eseguire il controllo annuale del PSA dai 45 anni di età;
- alimentazione e stile di vita, una dieta ricca di grassi e povera di fibre, associata a un basso consumo di frutta e verdura, può, infatti, contribuire all’aumento del rischio, insieme all’obesità, considerata un fattore che può influenzare la progressione della malattia.
La diagnosi di tumore alla prostata
La diagnosi del carcinoma prostatico inizia con una valutazione clinica e una serie di esami specifici, che consentono all'urologo di identificare la presenza e lo stadio del tumore.
Esame del PSA
Il test del PSA (antigene prostatico specifico) è uno degli esami principali per la diagnosi precoce del carcinoma della prostata.
Si tratta di un esame del sangue che misura i livelli di PSA, una proteina prodotta dalla prostata. Livelli elevati di PSA possono indicare la presenza di un tumore, anche se il PSA può aumentare per altre condizioni, come l’iperplasia prostatica benigna, prostatiti, infezioni o a seguito di cateterismi vescicali ed esplorazione rettale per cui si consiglia di eseguire questo esame prima della visita urologica.
Ecco perchè è fondamentale conoscere anche il calcolo della densità prostatica.
Esplorazione rettale digitale (ERD)
L’esplorazione rettale digitale è un esame fisico semplice che consente al medico di sentire eventuali irregolarità o noduli sulla superficie della prostata.
Sebbene sia meno accurato rispetto ad altri esami, può fornire indicazioni utili per identificare anomalie sospette e, in combinazione con il PSA, aiuta a decidere se sono necessari ulteriori test come l’esecuzione della Risonanza magnetica multiparametrica (mpMRI).
Il tradizionale dosaggio del PSA (Antigene Prostatico Specifico) nel sangue è stato a lungo utilizzato come test di riferimento nello screening del tumore prostatico, ma presenta limiti importanti.
Da un lato può risultare elevato per motivi benigni – come ipertrofia prostatica o infiammazioni – generando molti falsi positivi (allarmi di tumore che poi si rivelano infondati). Dall’altro lato, può restare normale in presenza di un tumore aggressivo, portando a falsi negativi che ritardano la diagnosi.
In sintesi, il solo PSA a volte "non vede" tumori pericolosi e altre volte fa temere tumori che non ci sono.
Studi recenti hanno quantificato il problema.
Il Progetto ReIMAGINE condotto nel Regno Unito, ad esempio, ha offerto a uomini sani un esame di risonanza magnetica alla prostata indipendentemente dal PSA.
I risultati sono stati sorprendenti: oltre la metà degli uomini a cui è stato diagnosticato un tumore prostatico clinicamente significativo (aggressivo, da trattare) presentava un PSA inferiore a 3 ng/ml – quindi teoricamente normale e rassicurante secondo i criteri tradizionali. Addirittura, una quota non trascurabile di questi tumori è stata scoperta in uomini con valori di PSA molto bassi (attorno a 1 ng/ml).
Questo significa che affidarsi solo al PSA avrebbe lasciato senza diagnosi molti di questi pazienti, ritardando le cure.
Risonanza magnetica multiparametrica (mpMRI)
La risonanza magnetica multiparametrica è un esame di imaging avanzato che consente di ottenere immagini dettagliate della prostata e di individuare eventuali aree sospette ( aree PIRADs) che secondo una classificazione da 1 a 5 indicano la percentuale di possibilità di trovare malattia nell’area descritta.
Questo esame è particolarmente utile per pianificare una biopsia mirata o per valutare l’estensione del tumore e il coinvolgimento dei tessuti circostanti.
Risonanza magnetica biparametrica (mpMRI)
La Risonanza Magnetica biparametrica (bpMRI) è una risonanza di ultima generazione, senza mezzo di contrasto endovenoso, che richiede meno tempo rispetto alla risonanza multiparametrica tradizionale (vengono acquisite le sequenze fondamentali, T2 e DWI).
Nonostante l’assenza della fase contrastografica, la bpMRI offre una qualità diagnostica pari alla risonanza completa grazie ai progressi tecnologici.
Al Gemelli Imaging, l’esame è ulteriormente potenziato dal supporto dell’intelligenza artificiale: un software avanzato (Lucida Pi™) analizza le immagini in tempo reale, coadiuvando il radiologo nell’identificazione di eventuali aree sospette.
L’AI contribuisce a rendere l’interpretazione ancora più accurata e standardizzata, riducendo il rischio di lesioni trascurate. In pratica, il paziente esegue la risonanza magnetica in un ambiente confortevole; l’esame dura pochi minuti e non richiede né iniezioni né sedazione.
Biopsia prostatica
Se i risultati del PSA della mpMRI e/o dell’ERD indicano un sospetto di tumore, il passo successivo è la biopsia prostatica, che consiste nel prelevare piccoli campioni di tessuto dalla prostata per l’esame al microscopio.
La biopsia consente di confermare la presenza di cellule tumorali e di valutare l’aggressività del carcinoma mediante il punteggio di Gleason, un sistema di classificazione che indica la probabilità di crescita e diffusione del tumore.
Il trattamento del tumore della prostata
Le indicazioni al trattamento del tumore attivo del tumore sono valutate in base al rischio di aggressività (EAU Risk Grouping).
La neoplasia prostatica si suddivide in rischio basso, intermedio, elevato, in base al PSA, al grado isto-patologico (Gleason Score/ISUP) ed alla stadiazione locale.
Le opzioni terapeutiche principali includono:
- sorveglianza attiva: indicata per i tumori a basso rischio, prevede un monitoraggio regolare dei livelli di PSA e il ricorso a biopsie o risonanze per verificare eventuali cambiamenti, evitando trattamenti invasivi finché il tumore non mostra segni di progressione;
- chirurgia: prostatectomia radicale, che consiste nella rimozione totale della prostata e delle vescicole seminali, utilizzata soprattutto per pazienti con tumore localizzato e localmente avanzato con un’aspettativa di vita adeguata, e realizzata con tecniche open, laparoscopiche o robotiche , quest’ultime con riduzione dei tempi di recupero, complicanze e migliori risultati funzionali;
- radioterapia + ormonoterapia: la radioterapia, associata alla terapia ormonale, rappresenta una delle opzioni terapeutiche per i pazienti affetti da tumore della prostata. Può avere diverse finalità:
- intento curativo: si esegue allo scopo di eliminare radicalmente tutte le cellule tumorali presenti nella prostata e/o nei linfonodi pelvici;
- intento post-operatorio di salvataggio: si esegue dopo l’intervento chirurgico solo in caso di risalita del PSA e/o in caso di recidiva;
- intento palliativo: si esegue nei pazienti in cui la malattia si è diffusa ad altri organi, per esempio alle ossa. In questo caso serve a lenire il dolore e anche a consolidare l’osso, riducendo il rischio di frattura. Si può effettuare un trattamento palliativo anche sulla prostata quando la malattia è localmente estesa e può condizionare una sintomatologia locale da compressione/infiltrazione degli organi vicini (vescica, retto).
- chemioterapia: consiste nell’impiego di particolari farmaci capaci di distruggere o tenere sotto controllo le cellule tumorali e per questo motivo detti antineoplastici. La chemioterapia viene somministrata per ridurre le dimensioni del tumore, mantenere la situazione sotto controllo, alleviare i sintomi e i dolori causati dalle metastasi alle ossa e preservare una discreta qualità di vita. Tra i farmaci più usati: docetaxel (Taxotere®) e cabazitaxel (Jevtana®). Il docetaxel è attualmente il farmaco di riferimento per il tumore della prostata in stadio avanzato quando la malattia non risponde più all’ormonoterapia.
La prostatectomia radicale
La prostatectomia radicale robotica rappresenta oggi l’intervento chirurgico di riferimento per il trattamento del tumore della prostata confinato all’organo.
Tuttavia, la tradizionale distinzione tra tumore "localizzato" o "localmente avanzato" è stata progressivamente sostituita da una valutazione più moderna, basata sul rischio di progressione della malattia.
L’intervento ha come obiettivo principale la rimozione completa della prostata.
A seconda delle caratteristiche cliniche del paziente, può includere anche l’asportazione delle vescicole seminali e dei linfonodi regionali, con l’intento di minimizzare il rischio di recidiva e metastasi.
Negli ultimi anni, la chirurgia prostatica ha conosciuto un'importante evoluzione grazie all’introduzione di tecniche mini-invasive, come la laparoscopia e la chirurgia robotica.
Questi approcci avanzati consentono non solo di migliorare i risultati oncologici, ma anche di ridurre le complicanze e gli effetti collaterali a lungo termine, contribuendo a preservare la qualità di vita del paziente.
Questo intervento implica anche la resezione dei fasci neurovascolari che sono responsabili dell’erezione e la rottura delle strutture muscolari e fasciali che supportano l’uretra e garantiscono la continenza urinaria.
Una rivoluzione di conoscenze, di metodiche e di strumentari, ha però permesso ai chirurghi moderni di trovare soluzioni efficaci per questi due importanti conseguenze.
Prostatectomia radicale nerve sparing
È importante sottolineare che la tecnica di risparmio dei nervi può essere applicata solo se il tumore è confinato all'interno della capsula prostatica.
In presenza di una malattia extracapsulare, cercare di preservare i nervi comporta il rischio che la dissezione chirurgica avvenga troppo vicino al tumore, con la possibilità di lasciare residui neoplastici sui margini di resezione, determinando un margine chirurgico positivo.
La prostatectomia con risparmio dei nervi (nerve sparing) è una procedura chirurgica avanzata eseguita nell’ambito della prostatectomia radicale.
Ha l’obiettivo di preservare i fasci neurovascolari adiacenti alla prostata. Questi nervi svolgono un ruolo cruciale nella funzione erettile.
La tecnica consente la rimozione completa della ghiandola prostatica, cercando di limitare i danni alle strutture nervose, con un impatto positivo sulla qualità della vita post-operatoria, in particolare in termini di funzione sessuale.
Il principale vantaggio della nerve sparing è la possibilità di preservare l’erezione, soprattutto nei pazienti più giovani.
Pur non garantendo il recupero completo della funzione erettile, questa tecnica aumenta significativamente le probabilità di successo rispetto agli approcci che non prevedono la conservazione dei nervi.
Punto di Rocco
Il Punto di Rocco è una tecnica di sutura specifica impiegata durante la prostatectomia radicale, ideata per favorire un recupero più rapido e efficace della continenza urinaria nel post-operatorio.
Introdotta dal prof. Bernardo Rocco, direttore del Gemelli Prostate Center, questa metodica rappresenta un’innovazione relativamente recente nella chirurgia urologica. È stata sviluppata con l’obiettivo di ottimizzare i risultati funzionali, in particolare il mantenimento della continenza dopo l’intervento di rimozione della prostata.
Il Punto di Rocco viene eseguito durante la fase di ricostruzione anatomica successiva all’asportazione della ghiandola prostatica. In questo momento cruciale, il chirurgo provvede a ricollegare la vescica all’uretra tramite l’anastomosi uretro-vescicale, un passaggio fondamentale per ripristinare il normale flusso urinario.
Questa particolare sutura contribuisce a rafforzare il supporto del collo vescicale e a stabilizzare l’anastomosi, migliorando così il controllo urinario nei mesi successivi all’intervento.