La cirrosi epatica: cause, diagnosi e cura dei sintomi e delle complicanze

La cirrosi epatica è una grave malattia del fegato che, con il passare del tempo, porta a gravi alterazioni delle strutture e delle funzioni del suddetto organo.
La cirrosi epatica è una malattia cronica e progressiva del fegato caratterizzata da fibrosi diffusa e dalla formazione di noduli rigenerativi che alterano l’architettura epatica normale.
Questa condizione rappresenta lo stadio finale di molte epatopatie croniche, come epatite virale (B e C), abuso cronico di alcol, steatoepatite non alcolica e malattie autoimmuni o metaboliche (emocromatosi, morbo di Wilson).
La fibrosi compromette il flusso sanguigno intraepatico, determinando ipertensione portale, che può causare ascite, varici esofagee e splenomegalia.
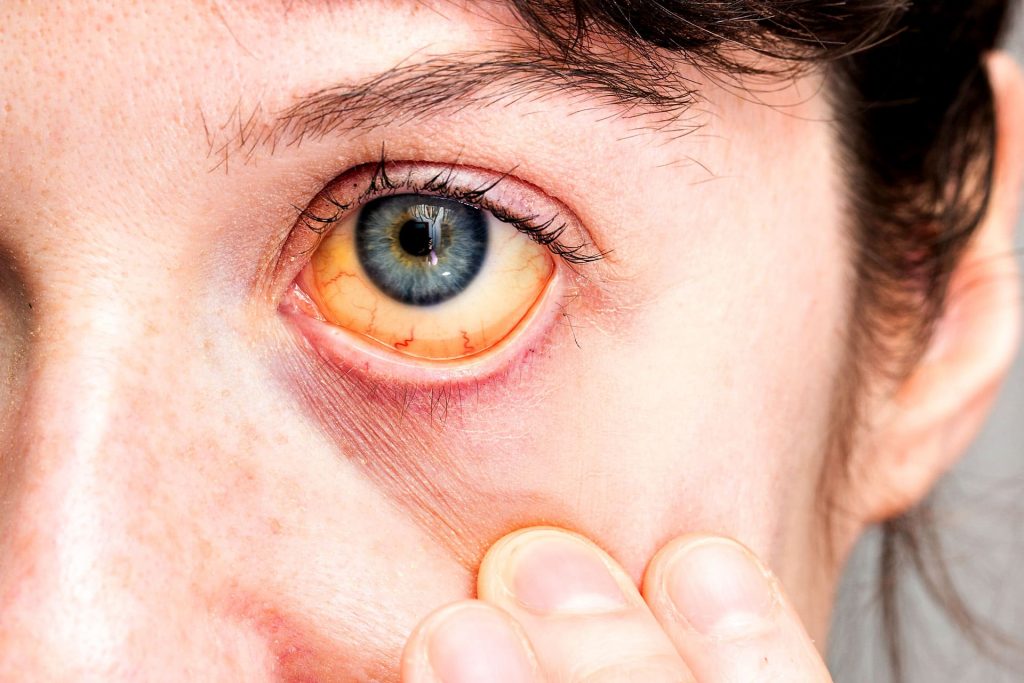
I pazienti possono presentare ittero, astenia, perdita di peso e segni di insufficienza epatica come encefalopatia epatica e coagulopatie.
La diagnosi si basa su esami di laboratorio (transaminasi, bilirubina, INR), imaging (ecografia, elastografia) e, in casi selezionati, biopsia.
Il trattamento mira a rallentare la progressione della fibrosi, gestire le complicanze e, nei casi avanzati, il trapianto di fegato rappresenta l’unica terapia risolutiva.
La cirrosi epatica
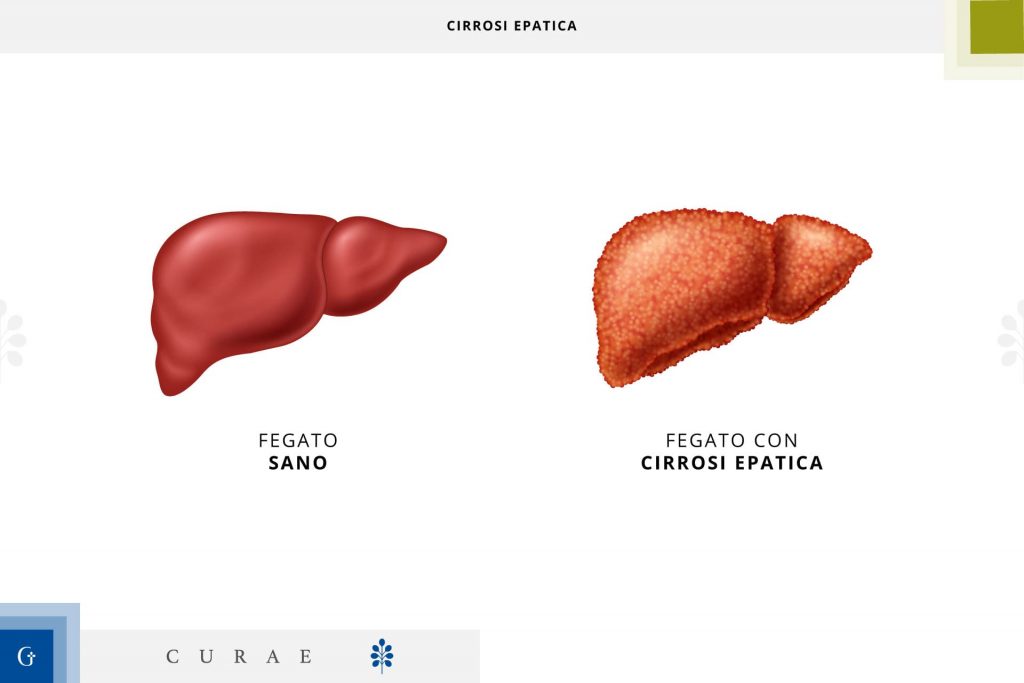
Questa condizione è il risultato di danni ripetuti al fegato, che per via delle sue capacità rigenerative sostituisce il tessuto sano con tessuto cicatriziale, fibroso, non più attivo.
Quando questo processo non viene fermato e interessa gran parte dell’organo si può andare incontro a insufficienza epatica, condizione potenzialmente fatale.
I sintomi della cirrosi epatica
Inizialmente la cirrosi epatica può essere asintomatica o paucisintomatica, manifestandosi con sintomi aspecifici come:
- ittero (colorito della pelle e delle sclere giallastro);
- stanchezza;
- sonnolenza;
- stati confusionali;
- febbre;
- nausea e vomito;
- diarrea;
- difficoltà digestive;
- senso di pesantezza in ipocondrio destro.
Le complicanze
Quando la cirrosi epatica non è controllata, la funzione normale del fegato viene completamente persa determinando:
- accumulo di liquido nell’addome (ascite);
- encefalopatia, con peggioramento delle funzioni cognitive date dall’impossibilità del fegato di smaltimento delle sostanze di scarto;
- ipertensione portale: l’arteria che porta il sangue al fegato si ostruisce;
- formazione di varici esofagee e gastriche che possono andare incontro a rottura, determinando sanguinamenti gastrointestinali;
- sindrome epato-renale, con alterazione della funzione dei reni;
- ipertensione porto-polmonare e sindrome epato-polmonare, con compromissione della funzione respiratoria e cardiaca;
- sviluppo di noduli tumorali: epatocarcinoma;
- alterazioni della coagulazione per mancanza di vitamina K, fattore essenziale della coagulazione prodotto dal fegato;
- alterazioni cutanee come spider nevi o angiomi stellati.
Le cause della cirrosi epatica

La cirrosi epatica può essere causata da:
- infezioni croniche del fegato: epatite B ed epatite C;
- abuso di alcol: steatosi epatica alcolica;
- patologie caratterizzate da deposito di sostanze nel fegato: malattia di Wilson, emocromatosi;
- steatosi epatica non alcolica;
- patologie autoimmuni del fegato o delle vie biliari.
La steatosi epatica non alcolica è data da cause non legate all’abuso di alcol, ma ad uno stile di vita non sano, come nei pazienti:
- obesi o in sovrappeso;
- con alti livelli di lipidi nel sangue;
- ipertesi;
- diabetici.
Queste condizioni possono portare a infiammazione e necrosi del parenchima epatico, il tessuto che permette lo svolgimento delle funzioni dell’organo, con i conseguenti processi riparativi, la rigenerazione nodulare per iperplasia, che sostituiscono il tessuto funzionale con tessuto cicatriziale.
La conseguenza è un’alterazione della funzione epatica con una mancata eliminazione delle sostanze tossiche per l’organismo e ripercussioni anche sulla circolazione splancnica con sviluppo di ipertensione portale.
La diagnosi
La diagnosi di cirrosi epatica si basa su:
- anamnesi del paziente;
- esame obiettivo;
- analisi del sangue;
- test di imaging: ecografia epatica, fibroscan, TAC, RMN);
- biopsia epatica.
La cura della cirrosi epatica
Purtroppo non esiste una cura per la cirrosi epatica.
Vengono comunque trattati i sintomi e le complicanze, per rallentare la progressione della malattia.
Ad oggi, esistono terapie antivirali efficaci per la cura dell’infezione da virus dell’epatite C e un vaccino efficace oltre ad antivirali che possano bloccare la replicazione del virus per l’epatite B, oltre a farmaci che possono contrastare l’accumulo epatico di ferro o rame e ridurre il danno sulle vie biliari.
Si prescrive generalmente:
- l’astensione totale dall’utilizzo di alcolici;
- una dieta equilibrata per evitare la perdita di massa muscolare e il sovraccarico lipidico;
- lassativi e modulatori del microbiota intestinale, per evitare l’insorgenza di encefalopatia;
- la pratica di esercizio fisico.
L’attività fisica lieve-moderata viene assolutamente consigliata, associata ad una dieta equilibrata, in quanto i pazienti cirrotici accusano situazioni di malnutrizione e sarcopenia, la perdita del tono muscolare.
Nei casi particolarmente gravi viene preso in considerazione il trapianto di fegato.