La fibrillazione atriale: tipologie, cause, sintomi e terapie

La fibrillazione atriale è una delle più comuni aritmie cardiache, ed è caratterizzata da una irregolarità, e spesso anche da aumento, del battito cardiaco.
È una condizione controllabile, ma se ignorata può esporre il paziente a complicanze ben più serie, come l’ictus o lo scompenso cardiaco.
Può, ad ogni modo, essere trattata efficacemente con terapie farmacologiche o con l’ablazione.
La fibrillazione atriale
La fibrillazione atriale (FA) è l'aritmia più comune, con una prevalenza crescente con l'età.
Si manifesta quando l'attività elettrica degli atri diventa disorganizzata, causando contrazioni inefficaci e irregolari dei ventricoli.
Questo può ridurre l'efficienza del cuore nel pompare sangue, portando a sintomi come palpitazioni, affaticamento, dispnea e, in alcuni casi, dolore toracico. La FA può essere classificata in:
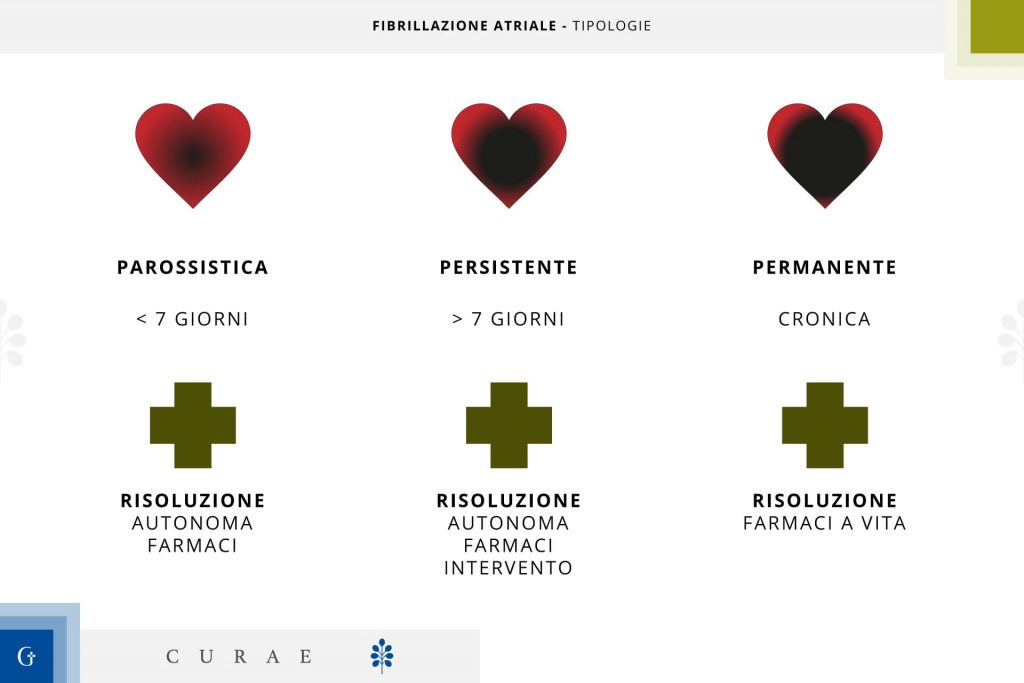
- parossistica: episodi che si risolvono spontaneamente entro una settimana;
- persistente: episodi che durano più di sette giorni e richiedono intervento medico per il ripristino del ritmo normale;
- permanente: quando l'aritmia è costante e non si tenta o non si riesce a ripristinare il ritmo sinusale.
Le cause principali includono patologie cardiache come infarto miocardico, scompenso cardiaco, vizi valvolari e ipertensione arteriosa.
Anche disfunzioni tiroidee o polmonari possono predisporre all'insorgenza della FA.
La diagnosi si basa sull'elettrocardiogramma (ECG) e può essere integrata da esami come l'ecocardiogramma e l'Holter ECG.
Il trattamento mira al controllo del ritmo o della frequenza cardiaca e alla prevenzione di eventi tromboembolici, spesso mediante farmaci antiaritmici e anticoagulanti.
In alcuni casi, si ricorre alla cardioversione elettrica o all'ablazione transcatetere per isolare le aree responsabili dell'aritmia.
Esistono 3 tipi di fibrillazione atriale, identificati in base alla loro modalità di insorgenza e di cessazione:
- parossistica;
- persistente;
- permanente.
Dal punto di vista clinico, i tre tipi di fibrillazione atriale possono richiedere diverse modalità di trattamento.
Fibrillazione atriale parossistica
La fibrillazione atriale parossistica si presenta:
- sporadicamente o frequentemente;
- in maniera improvvisa;
- con una durata limitata, da qualche minuto fino ad un massimo di 7 giorni.
Tende a risolversi in autonomia, senza richiedere, nella maggior parte dei casi (ma non in tutti), trattamenti specifici.
Quando questa si presenta, possono essere prescritti farmaci anti-aritmici.
Fibrillazione atriale persistente
La fibrillazione atriale persistente ha una durata maggiore di 7 giorni, e anch’essa può:
- risolversi spontaneamente;
- mediante intervento esterno, per esempio cardioversione elettrica, cioè erogazione di una piccola scarica elettrica al cuore dall’esterno per interrompere l’aritmia;
- mediante terapia farmacologica, cioè interruzione dell’aritmia con somministrazione di farmaci antiaritmici.
Fibrillazione atriale permanente
È permanente quando, a prescindere dalla durata dell’aritmia, il paziente e il medico decidono di comune accordo di non effettuare ulteriori tentativi di interrompere la fibrillazione, che pertanto rimarrà presente come condizione cronica.
In genere tale decisione viene presa quando la fibrillazione non risponde alle terapie, farmacologiche e non, o quando, per caratteristiche strutturali del cuore, le probabilità di risposta alle terapie non sono ragionevolmente elevate.
È spesso, ma non sempre, conseguenza di altre patologie cardiache, come da esempio la presenza di valvole cardiache artificiali.
Il suo trattamento consiste sostanzialmente nel somministrare farmaci che possano rallentare il battito cardiaco fino ad ottenere una frequenza accettabile, pur persistendo la fibrillazione.
I sintomi della fibrillazione atriale

Spesso la fibrillazione atriale è asintomatica, riscontrata a seguito di esami effettuati per altre condizioni.
Quando avvertiti, i sintomi della fibrillazione atriale sono simili nelle 3 forme.
I più comuni sono:
- tuffo al cuore (cardiopalmo);
- palpitazioni;
- battito cardiaco irregolare;
- dolore al petto;
- astenia (senso di debolezza);
- stato confusionale;
- respiro affannoso;
- eccessivo affaticamento a seguito di attività fisica;
- iperidrosi (sudorazione eccessiva);
- vertigini;
- episodi di ansia o paura.
Quando preoccuparsi della fibrillazione atriale
Come già anticipato, per quanto non sia una condizione di per sé pericolosa, la fibrillazione atriale aumenta il rischio di morte per tutte le cause di 1.5-3.5 volte rispetto alla popolazione sana.
Le complicanze più gravi alla quale è esposto il paziente sono:
- l’insufficienza cardiaca, in quanto non svolgendo correttamente la propria funzione, il cuore compromette l’ossigenazione dei tessuti;
- l’ictus ischemico, conseguenza della formazione di un embolo, dato a sua volta dal flusso sanguigno turbolento.
È stato inoltre dimostrato che i pazienti affetti da fibrillazione atriale presentano un aumentato numero di ricoveri ospedalieri e un maggior rischio aumentato di sviluppare in futuro:
- demenza;
- deficit cognitivi;
- depressione.
Inoltre, i sintomi legati alla fibrillazione atriale riducono notevolmente la qualità di vita.
Le cause
Le cause che possono portare a fibrillazione atriale sono diverse, legate principalmente ad anomalie cardiache (ma non solo).
Tra queste si annoverano:
- malattie delle valvole cardiache: valvulopatie;
- pregresso infarto del miocardio;
- cardiopatia ischemica (malattia delle arterie coronarie);
- cardiomiopatia dilatativa;
- cardiomiopatia ipertrofica;
- infiammazione del pericardio o del miocardio;
- difetti congeniti del cuore;
- ipertensione arteriosa;
- ipertiroidismo.
La terapia della fibrillazione atriale
La terapia varia in base alla tipologia di fibrillazione atriale e ai sintomi presenti.
Gli obiettivi principali, a prescindere dalla tecnica, sono:
- stabilizzare la frequenza cardiaca;
- prevenire la formazione di trombi, con conseguente rischio di ictus.
A questo proposito, dunque, i trattamenti sono principalmente 3:
- terapia farmacologica con antiaritmici, per prevenire la fibrillazione o per rallentarne la frequenza ed anticoagulanti, per evitare la formazione di trombi;
- cardioversione elettrica;
- ablazione transcatetere.
Cardioversione elettrica

La cardioversione elettrica viene utilizzata nei casi non responsivi ai farmaci, nelle fibrillazioni atriali parossistiche e persistenti.
Viene erogato al paziente uno shock elettrico tramite un defibrillatore, generalmente in grado di interrompere l’aritmia, e viene effettuato in anestesia generale.
Si effettua in genere in regime di Day Hospital, il paziente non ha bisogno di pernottare in ospedale.
Ablazione transcatetere
L’ablazione transcatetere è una procedura mini-invasiva che permette di rendere inattive le zone del cuore responsabili della fibrillazione.
Generalmente risolutivo, anche questo intervento viene utilizzato nei casi in cui i farmaci non controllino adeguatamente la condizione.
In alcuni casi, ad esempio pazienti che non vogliono assumere farmaci, può essere selezionata come terapia di prima linea.
Può essere effettuata sia in anestesia locale che generale; prevede l’utilizzo di una sonda che identifica la zona responsabile, sulla quale viene eseguita una piccola bruciatura con una corrente elettrica che genera calore; in alcuni casi, possono essere utilizzate fonti di energia alternativa, come ad esempio la crioenergia (congelamento), per eliminare le zone responsabili dell’aritmia.
L’importanza della prevenzione

Alcune condizioni possono aumentare la possibilità di insorgenza, per cui è possibile agire in maniera preventiva ed eliminare i fattori di rischio.
A questo proposito è bene:
- non fumare;
- seguire una dieta equilibrata;
- evitare la sedentarietà;
- praticare attività fisica;
- mantenere sotto controllo la pressione arteriosa;
- evitare l’abuso di alcol.