Epilessia: i sintomi, le manifestazioni, le cause e le cure

L'epilessia è un disturbo neurologico caratterizzato dalla predisposizione a crisi epilettiche, eventi clinici causati da scariche elettriche anomale nella corteccia cerebrale. In Italia, colpisce circa l'1% della popolazione, ovvero 500.000 persone.
Le crisi epilettiche si distinguono in due categorie principali:
- crisi parziali (o focali): originano da un focolaio epilettogeno in una specifica area della corteccia cerebrale. I sintomi variano in base alla regione coinvolta e possono includere movimenti anomali, disturbi sensitivi o difficoltà nel linguaggio;
- crisi generalizzate: coinvolgono l'intera corteccia cerebrale e comportano generalmente una completa perdita di coscienza.
Le cause dell'epilessia variano:
- epilessia focale sintomatica: spesso dovuta a lesioni strutturali come aree ischemiche, emorragiche, tumori o cicatrici da traumi o interventi chirurgici;
- epilessia generalizzata idiopatica: attribuita a una predisposizione individuale o ereditaria che riduce la soglia epilettogena, rendendo la corteccia cerebrale suscettibile a crisi anche in assenza di cause esterne specifiche.
La diagnosi si basa principalmente su una dettagliata anamnesi clinica, supportata da esami diagnostici come l'elettroencefalogramma (EEG) e la risonanza magnetica (RM) dell'encefalo.
Il trattamento mira a ridurre o eliminare le crisi attraverso terapie farmacologiche o, in alcuni casi, interventi chirurgici.
Circa l'80% dei pazienti riesce a controllare efficacemente la condizione con la terapia adeguata.
È fondamentale rimuovere eventuali fattori scatenanti, come l'abuso di alcol o droghe, per migliorare l'efficacia del trattamento e la qualità di vita del paziente.
L’epilessia
L’epilessia è un disordine neurologico che consiste in una predisposizione a sviluppare fenomeni accessuali ricorrenti, le crisi epilettiche, che sono episodi improvvisi e transitori, nella stragrande maggioranza dei casi di breve durata.
Sono caratterizzati da manifestazioni molto variegate: motorie, sensoriali, mentali, durante le quali il soggetto colpito può avere o meno un’alterazione della consapevolezza.
Le manifestazioni motorie sono caratterizzate, in forma variabile, da spasmi e/o contrazioni della muscolatura che possono essere distinti in spasmi:
- mioclonici, ovvero di lieve entità;
- tonici, ossia contrazioni più intense;
- tonico-clonici, cioè violenti spasmi muscolari seguiti da rilassamento della muscolatura.
È l’alternanza degli spasmi tonici e clonici a essere responsabile della convulsione, una delle manifestazioni più tipiche di una crisi epilettica.
Quelle motorie, tuttavia, non sono le uniche manifestazioni cliniche con cui si può presentare una crisi epilettica.
Sintomi sensoriali, visivi, olfattivi, cognitivi, espressivi ed emozionali possono esserne l’espressione.
Le crisi epilettiche
Le crisi epilettiche si manifestano in maniera differente a seconda della zona del cervello da cui origina la crisi.
Ad esempio, una crisi che interessa l’area che coordina i movimenti di un braccio, provocherà movimenti anomali di questo arto, mentre una crisi che interessa, all’interno di un emisfero, l’area che presiede alla vista causerà allucinazioni visive e farà deviare gli occhi.
Le aree cerebrali in cui si originano le crisi epilettiche sono definite foci epilettogeni ed è qui che si concentrano le scariche elettriche anomale.
Nel momento in cui l’attività di questi neuroni diviene anormale e i neuroni sani ai margini di tale area non riescono a inibire o neutralizzare le scariche elettriche aberranti, si generano gli episodi critici.
A seconda dell’estensione dell’area di corteccia cerebrale coinvolta, i pazienti affetti da epilessia possono avere crisi comiziali di diverso tipo:
- crisi focali o parziali;
- crisi generalizzate.
Le crisi focali o parziali hanno origine da un focolaio localizzato in un’area corticale ristretta di un emisfero cerebrale e la loro manifestazione sintomatica dipende dall’area di interesse.
Le crisi generalizzate coinvolgono, invece, aree corticali di entrambi gli emisferi e di norma sono associate una totale perdita di coscienza.
I sintomi dell'epilessia
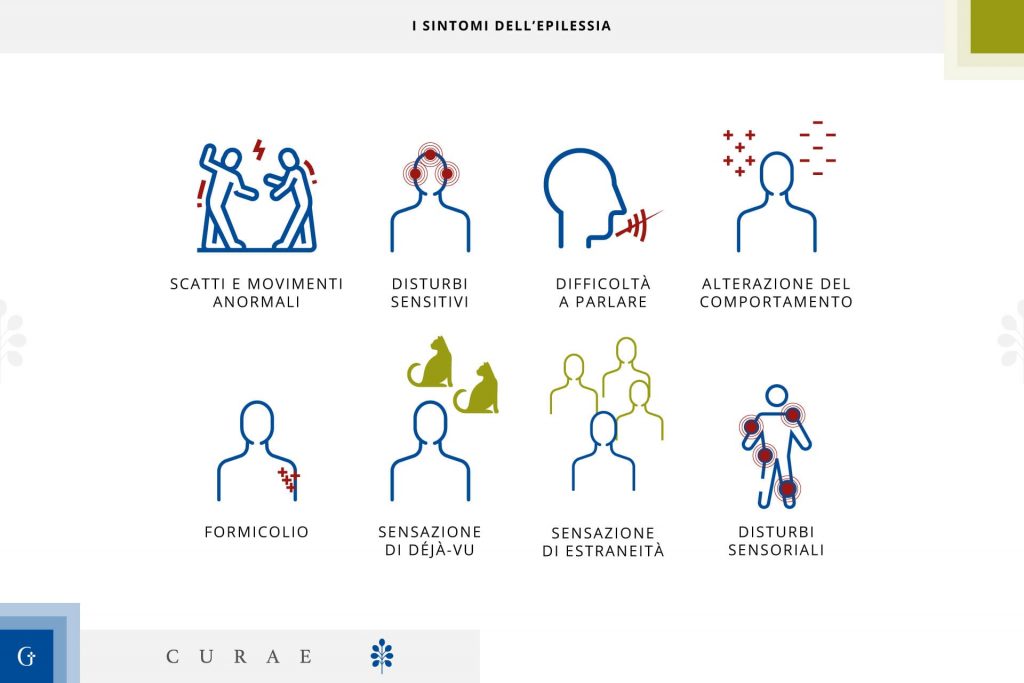
I sintomi dell’epilessia possono essere:
- scatti e movimenti anomali;
- disturbi sensitivi;
- difficoltà a parlare;
- alterazioni del comportamento;
- formicolio;
- sensazione di déjà-vu;
- sensazione di estraneità;
- disturbi sensoriali (comparsa di fenomeni visivi e/o gustativi) o sensitivi.
Alle crisi tonico-cloniche si associano:
- caduta a terra;
- cianosi temporanea del volto;
- contrattura mandibolare.
Le cause
Qualsiasi lesione cerebrale congenita, come le malformazioni cerebrali e alcune patologie prenatali, o acquisita, come gli esiti di traumi cranici o di eventi cerebro-vascolari, può causare crisi epilettiche.
Un terzo delle epilessie è invece dovuto a predisposizione genetica, in assenza perciò di una chiara lesione cerebrale.
Si ritiene che cause genetiche siano alla base della maggior parte di quelle epilessie che fino a qualche anno fa venivano definite senza causa apparente (epilessie idiopatiche, attualmente definite epilessie a eziologia non nota o sconosciuta).
Nelle epilessie focali sintomatiche (attualmente definita epilessie focali a eziologia strutturale), invece, la causa più comune è la presenza di lesioni strutturali come:
- lesioni ischemiche(lo stroke ischemico sono una delle ragioni principali di epilessia nei pazienti sopra i 35 anni);
- tumori;
- esiti di traumi cranici;
- esiti di interventi neurochirurgici;
- patologie infettive (encefaliti virali, meningiti, AIDS);
- lesioni emorragiche;
- neurofibromatosi.
Sono noti, infine, alcuni fattori ‘scatenanti’ o ‘trigger’ delle cosiddette crisi epilettiche sintomatiche acute, che si realizzano in soggetti affetti da epilessia e, più raramente, anche in soggetti non epilettici:
- etilismo acuto o cronico;
- disordini metabolici;
- disordini elettrolitici;
- abuso di psicofarmaci;
- astinenza da sostanze.
La diagnosi
La diagnosi di epilessia è primariamente clinica, cioè basata sull’accurata descrizione degli episodi critici da parte del paziente, quando possibile, o delle persone che hanno osservato gli eventi.
La definizione della specifica forma di epilessia può essere coadiuvata da esami diagnostici quali:
- elettroencefalogramma (EEG);
- esami neuroradiologici (risonanza magnetica dell’encefalo e, ove non possibile, TC cranio).
I trattamenti per l’epilessia
Esistono numerose terapie efficaci per l’epilessia e circa due terzi (65-70%) dei soggetti affetti da epilessia ottengono un completo controllo delle manifestazioni cliniche utilizzando diverse categorie di farmaci antiepilettici (che hanno diversi meccanismi d’azione e sono tutti ben tollerati).
Nelle epilessie definite farmacoresistenti, altri approcci terapeutici sono la terapia chirurgica dell’epilessia, la stimolazione del nervo vago ed altre diverse metodiche di stimolazione cerebrale.
La terapia chirurgica dell’epilessia prevede la rimozione dell’area corticale sede del focus epilettogeno.
L’intervento di rimozione può essere preso in considerazione, dunque, solo nei casi a basso rischio, in cui l’intervento:
- può portare alla risoluzione definitiva della patologia;
- non determina deficit neurologici gravi a seguito dell’asportazione;
- permette di evitare o ridurre drasticamente l’assunzione di farmaci.
Per questi motivi è fondamentale uno studio neurofisiologico accurato, in modo da prevedere l’eventuale esito del trattamento, un’accurata selezione del paziente e un approccio multidisciplinare.
Aspetti emotivi e psicosociali
È importante sottolineare gli aspetti emotivi e psicosociali dell'epilessia.
Le persone affette da questa condizione possono sperimentare una gamma di emozioni, compresa l'ansia, la depressione e la paura di avere una crisi in pubblico.
La stigmatizzazione sociale può anche influenzare la qualità della vita e la salute mentale dei pazienti epilettici, rendendo fondamentale il supporto psicologico e sociale.
Approcci terapeutici integrati
Oltre ai trattamenti tradizionali, come i farmaci antiepilettici e la chirurgia, è utile menzionare l'importanza degli approcci terapeutici integrati. Questi possono includere la terapia occupazionale per migliorare le abilità quotidiane e la qualità della vita, la terapia comportamentale per affrontare ansia e depressione, nonché la terapia fisica per gestire eventuali conseguenze fisiche delle crisi epilettiche.
Ricerca e sviluppo
È fondamentale sottolineare l'importanza della ricerca continua sull'epilessia per migliorare la comprensione della malattia, sviluppare nuovi trattamenti e migliorare la qualità della vita dei pazienti. Gli sforzi di ricerca comprendono lo studio delle basi genetiche dell'epilessia, lo sviluppo di nuove terapie farmacologiche e l'innovazione nella tecnologia medica, come dispositivi di monitoraggio e terapie non invasive.
Educazione e sensibilizzazione
Promuovere la consapevolezza e l'educazione sull'epilessia è cruciale per combattere il pregiudizio e migliorare la qualità della vita dei pazienti. Campagne di sensibilizzazione possono contribuire a ridurre la stigmatizzazione, aumentare la comprensione della malattia e promuovere un ambiente più inclusivo per le persone con epilessia.
Gestione del trattamento a lungo termine
Infine, è importante evidenziare l'importanza della gestione a lungo termine dell'epilessia. I pazienti devono essere monitorati regolarmente per valutare l'efficacia del trattamento e gestire eventuali effetti collaterali dei farmaci. Inoltre, è essenziale educare i pazienti e i loro familiari sull'auto-gestione della condizione, compresa la gestione dello stress, il mantenimento di uno stile di vita sano e il riconoscimento dei segni di avvertimento di una crisi imminente.
Integrare questi punti potrebbe fornire una visione più completa e approfondita dell'epilessia e dei suoi impatti sulla vita quotidiana dei pazienti.